Inneldning
Child Health Questionnaire (CHQ) er et sett med generiske livskvalitetsinstrumenter utviklet for å måle fysisk og psykososial velvære hos 5-18 år gamle barn med og uten kroniske lidelser. CHQ finnes i flere versjoner, både for selvutfylling og foreldreutfylling. De opprinnelige utgavene av CHQ, CHQ-PF98 (foreldre-rapport) og CHQ-CF87 (selv-rapport), ble utviklet og testet i 1990 (Landgraf, Abetz, & Ware, 1996), mens kortversjonene CHQ-PF50 (foreldre-rapport) og CHQ-PF28 (foreldre-rapport) ble utviklet i henholdsvis 1994 og 1995. En kortversjon av selvutfyllingsversjonen er under utvikling, og forventes å foreligge i slutten av 2015. CHQ-CF87 er beregnet for barn mellom 10 og 18 år, mens foreldreutfyllingsversjonene er for hele aldersspennet fra 5 til 18 år. I følge utgiverne tar CHQ-PF28 5-10 minutter, CHQ-PF50 10-15 minutter, og CHQ-CF87 16-25 minutter å fullføre. Det stilles ingen kompetansekrav til administrering av CHQ. Rettighetene eies av HealthActCHQ (HealthActCHQ, 2015). I følge rettighetshaverne er CHQ-PF98 ikke lenger tilgjengelig for distribusjon.
En elektronisk testmanual gir informasjon om skåringsalgoritmer, amerikanske normer for foreldreutfyllingsversjonen, samt instruksjoner for tolkning av testresultater. Manualen og rettigheter til å bruke CHQ kjøpes via HealthActCHQ sine hjemmesider, https://www.healthactchq.com/.
HealthActCHQ (2015) beskriver oversettelsesprosessen som meget streng, og hevder at den overgår internasjonale standarder. Alle autoriserte oversettelser går gjennom det samme internasjonale oversettelsesselskapet, noe som har gitt en standardisert prosess. Kun HealthActCHQ har tillatelse til å oversette testen, men bestilleren av oversettelsen er økonomisk ansvarlig for oversettelsesarbeidet. Den norske versjonen er oversatt av Selvaag og kolleger (2001), og ble først brukt i deres studie. Beskrivelsen av oversettelsesprosessen er hentet fra Ruperto og kolleger (2001). Først deles CHQ inn i 99 linjer med ren tekst. Dette oversettes deretter fra engelsk av en til tre uavhengige oversettere. Deretter oversettes teksten tilbake til engelsk, av en til tre uavhengige oversettere. Denne oversettelsen kontrolleres av rettighetshaver, før den oversettes tilbake til det lokale språket og gjennomgår en pretest med en liten gruppe respondenter (foreldre). Deretter blir den gjennomgått av alle oversetterne i fellesskap, som kommer til en enighet om en endelig, oversatt versjon.
CHQ er ment å måle 14 ulike somatiske og psykososiale konsepter: Fysisk fungering (PF), sosiale begrensninger som skyldes fysisk fungering (RP), generell helseoppfatning (GH), kroppslig smerte (BP), påvirkning på foreldres personlige tid (PT), emosjonell påvirkning på foreldre (PE), sosiale begrensninger som skyldes emosjonelle vansker (RE), sosiale begrensninger som skyldes atferdsmessige vansker (RB), selvtillit (SE), psykisk helse (MH), generell atferd (BE), begrensninger i familieaktiviteter (FA), familiesamhold (FC) og endring i helse (CH). Alle leddene i CHQ skåres på en Likert-skala. Denne har enten fire (PF, RP, PT, RE, RB) eller fem nivåer (GH, BP, PE, SE, MH, BE, FA, FC, CH). I tillegg inkluderer subskalaene GH og BE ett enkeltledd hver som skåres fra 1 til 5, henholdsvis kalt global helse (GGH), og global atferd (GBE). I de fleste skalaene blir man bedt om å vurdere siste fire uker, men i GH og FC vurderer man «generelt sett», og i CH blir man bedt om å sammenligne med for ett år siden. Ikke alle subskalaene er til stede i alle versjonene av CHQ. I foreldreutfyllingsversjonene (CHQ-PF50/CHQ-PF28) er subskalaene RE og RB slått sammen til én skala (REB), og i selvutfyllingsversjonen (CHQ-CF87) er ikke leddene PE og PT inkludert. Antall ledd knyttet til hvert konsept varierer også mellom de ulike versjonene. CH og FC har kun ett item knyttet til seg. Dette gjelder for samtlige versjoner (se Vedlegg 1 for flere detaljer om subskalaer) (Landgraf et al., 1996). CHQ skåres elektronisk med programvare fra rettighetshaver, og en høyere skåre indikerer bedre helse (HealthActCHQ, 2015). Resultatene kan tolkes ut fra totalskårer på subskalaene, eller summeres i to sumskårer, en somatisk sumskåre (PhS) og en psykososial sumskåre (PsS). Disse sumskårene er standardiserte (T-skårer), basert på skårer fra amerikanske kliniske og normalutvalg (Vederhus, 2015).
De psykometriske egenskapene ved CHQ har blitt undersøkt i flere studier internasjonalt. I manualen presenteres en eksplorerende faktoranalyse av CHQ-PF50, basert på ti av subskalaene (PF, RP, GH, BP, PT, PE, REB, SE, MH, BE). Dette identifiserte to faktorer, som ble tolket som somatiske og psykososiale dimensjoner av helsetilstand. Faktoren somatisk helse inneholder subskalaene PF, RP, GH, BP (også svakt assosiert med PT og PE), mens faktoren psykososial helse inneholder: PT, PE, REB, SE, MH, BE. Dette førte til at de to overnevnte sumskårene (PhS og PsS) ble konstruert (Landgraf et al., 1996).
Den amerikanske testmanualen (Landgraf et al., 1996) viser til tilfredsstillende validitet og reliabilitet for CHQ-PF50, CHQ-PF28 og CHQ-CF87 i amerikanske utvalg. CHQ-PF50 er også normert på et representativt amerikansk utvalg (N=391, 5-18 år), samt for flere kliniske grupper (f.eks. astma, ADHD og epilepsi).
Et større internasjonalt forskningsprosjekt som inkluderte 32 land validerte CHQ ved hjelp av «multi-trait/multi-item»-metodologi (Ruperto et al., 2001). I dette prosjektet var det 148 norske deltagere, og det ble konkludert med at den norske versjonen av CHQ er et reliabelt og valid verktøy for fysisk og psykososial vurdering av barn med idiopatisk arteritt (Selvaag et al., 2001).
Metode
Vi søkte etter dokumentasjon på testens psykometriske egenskaper i databasene Norart, BIBSYS, SveMed+, CRIStin.no, Cochrane Library, NORA, PsycINFO, Medline, Embase og PubMed. Søkedato: 08.10.2014. Søkestrategien er tilgjengelig på: http://psyktestbarn.no/CMS/ptb.nsf/pages/chq. Vi kontaktet også førsteforfattere av inkluderte artikler, samt oversetterne av CHQ, for å identifisere dokumentasjon som eventuelt ikke ble fanget opp av det systematiske søket.
Vi inkluderte alle publikasjoner av studier som har undersøkt og rapportert minst ett av følgende i skandinaviske utvalg:
- normdata for testen
- reliabilitet: indre konsistens, test-retest, interrater og endringssensitivitet
- validitet: samsvar med liknende testskårer, samsvar med referansestandard eller annet kriterium, og/eller faktorstruktur
I tillegg, og kun for norske versjoner av CHQ, inkluderte vi publikasjoner som rapporterte gjennomsnittsskårer og/eller forekomster for henholdsvis generelle populasjoner og kliniske undergrupper.
To forskere gikk gjennom sammendragene til alle identifiserte publikasjoner, uavhengig av hverandre, etter at dubletter var fjernet. Alle publikasjoner som kunne virke relevante ble bestilt inn i fulltekst, og prosessen over ble gjentatt for fulltekstrapportene.
To forskere vurderte normering, validitet og reliabilitet, uavhengig av hverandre, ved hjelp av en tilpasset versjon av Test review form and notes for reviewers (EFPA, 2013).
Resultater
Litteratursøk
Litteratursøket resulterte i 257 sammendrag for den norske versjonen; 29 av disse ble gjennomgått i fulltekst og 12 av disse ble inkludert. I tillegg ble to artikler (Vederhus et al., 2015 og Båtsvik et al., 2015) som ble publisert etter søketidspunktet inkludert. For den danske og svenske versjonen av CHQ ble det funnet 93 artikler, 40 ble gjennomgått i fulltekst og seks ble inkludert.
Det endelige antallet inkluderte publikasjoner med norske deltagere var 14. Disse varierte fra 31 til 229 i utvalgsstørrelse (Tabell 1). Alderen på deltagerne varierte fra 4 til 24 år. Tre publikasjoner brukte kun CHQ-PF50 (Selvaag et al., 2005; Selvaag et al., 2001; Vederhus, Markestad, Eide, Graue, & Halvorsen, 2010), seks brukte kun CHQ-CF87 (Båtsvik et al., 2015; Graue, Wentzel-Larsen, Hanestad, Batsvik, & Sovik, 2003; Graue, Wentzel-Larsen, Hanestad, & Sovik, 2005; Helseth, Lund, & Christophersen, 2006; Juliusson, Graue, Wentzel-Larsen, & Sovik, 2006; Odberg & Elgen, 2011), mens fem brukte begge versjonene (Båtsvik, 2006; Froisland et al., 2012; Indredavik, Vik, Heyerdahl, Romundstad, & Brubakk, 2005; Selvaag et al., 2003; Vederhus et al., 2015). Ingen studier brukte CHQ-PF28. I fem av publikasjonene var deltagerne hentet kun fra kliniske populasjoner (Froisland et al., 2012; Juliusson et al., 2006; Selvaag et al., 2003; Selvaag et al., 2005; Selvaag et al., 2001), mens åtte publikasjoner var kasus-kontrollstudier med friske barn som referansegruppe. (Båtsvik, 2006; Båtsvik et al., 2015; Graue et al., 2003; Graue et al., 2005; Indredavik et al., 2005; Odberg & Elgen, 2011; Vederhus et al., 2015; Vederhus et al., 2010). Én publikasjon hentet alle deltagere fra en normalpopulasjon (Helseth et al., 2006). Samtlige norske publikasjoner rapporterte minst én form for psykometriske data (reliabilitet/validitet).

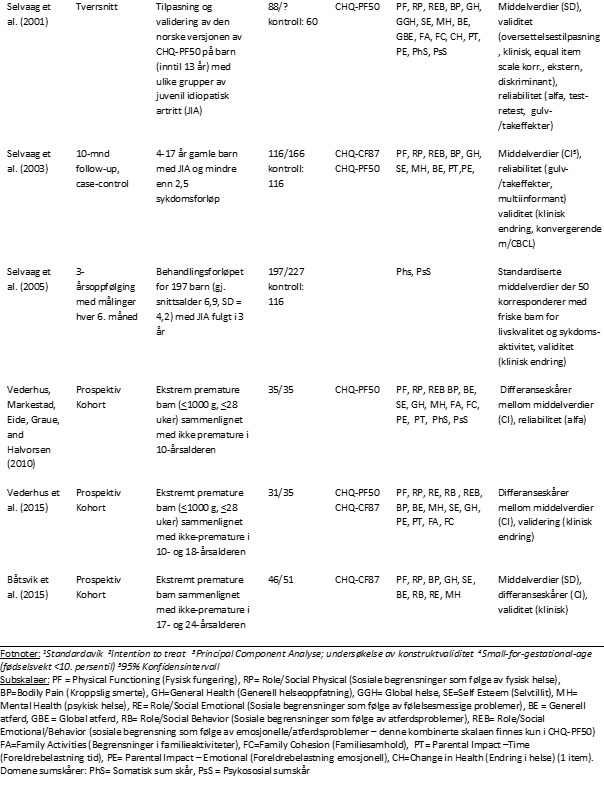
Svenske og danske versjoner av CHQ
I tillegg inkluderte vi seks svenske/danske studier: Nielsen, Ruperto, Herlin og Pedersen (2001) tilpasset og validerte CHQ til dansk i en case-kontroll studie på 139 barn med revmatiske lidelser. Kun én dansk studie (Jacobsen, Thastum, Jeppesen, & Pilegaard, 2010)rapporterte normdata fra 387 friske skolebarn i alderen 8-20 år som kontrollgruppe for et klinisk kirurgisk utvalg (pectus excavatum). Både selvrapport (CHQ-CF87) og foreldrerapport (CHQ-PF50) ble brukt og alfa var rapportert for begge. Den svenske utgaven av CHQ ble tilpasset og validert av Andersson Gare og kolleger (2001) i en kasus-kontrollstudie på 129 barn med revmatiske lidelser. Reliabiliteten ble nærmere undersøkt på et lite utvalg (N=45) barn med juvenil kronisk artritt (Norrby, Nordholm, & Fasth, 2003), og reliabilitet samt begrepsvaliditet på 199 barn i alderen 9-16 år med ulike kroniske lidelser som astma, diabetes, kort vekst og juvenil kronisk artritt (Norrby, Nordholm, Andersson-Gare, & Fasth, 2006). Den siste inkluderte studien (Forinder, Lof, & Winiarski, 2006) rapporterte alfa for CHQ-CF87 og CHQ-PF50 i et utvalg med stamcelletransplanterte barn (N=42).
Middelverdier i kliniske undergrupper for norske studier
Vedlegg 2 viser barnas selvrapport (CHQ-CF87) og vedlegg 3 foreldrenes «proxy»-rapport (CHQ-PF50) med middelverdier (SD) for ulike kliniske grupper. De norske studiene som rapporterer middelverdier fra CHQ er gjennomført på premature barn (Båtsvik, 2006; Båtsvik et al., 2015; Indredavik et al., 2005; Odberg & Elgen, 2011), barn med revmatiske sykdommer (Selvaag et al., 2003; Selvaag et al., 2001) og barn med diabetes type 1 (Graue et al., 2003). Selvrapport og foreldrerapport er ikke direkte sammenlignbare, men innenfor hver rapport vises det at de forskjellige CHQ-subskalaene kan skille mellom ulike pediatriske utvalg og alvorlighetsgrader av lidelser og normale kontrollbarn (middelverdier ikke vist i tabellene). Generelt har studiene relativt lav n, noe som representerer en metodisk begrensning. Allikevel støtter resultatene opp under den kliniske validiteten ved CHQ i pediatriske somatiske utvalg.
Normer
Det finnes kun én dansk publikasjon som rapporterer normtall (Jacobsen et al., 2010). Friske skolebarn ble brukt som kontrollgruppe til en intervensjonsstudie av plastisk kirurgi. Av 263 barn fra 4. til 9. klasse og 124 ungdommer, deltok 271 barn og ungdommer som utgjorde en svarprosent på 70 %. Alderen var 9-20 år (gjennomsnitt 14,4 år; SD=3,0 år, 47% gutter). Selvrapporteringsversjonen av CHQ (CHQ-CF87) ble gjennomført i klasserommet. 147 foreldre besvarte også CHQ-PF50. Da det dreier seg om et lite og ikke representativt utvalg er bruken som normmateriell svært begrenset. Tabell 2 viser tre utvalgte skalaer for både selv- og foreldrerapport. Noen av de inkluderte norske studiene bruker et kasus-kontrollstudier, der matchede friske barn er inkludert. Disse kontrollgruppene er imidlertid ikke egnet som normer fra den generelle populasjonen grunnet for lav N og svært begrenset representativitet grunnet ett lokalt utvalg.
Validitet
CHQ ble i utgangspunktet utviklet for å måle helsestatus, men ble senere kalt helserelatert livskvalitetsinstrument (Vederhus et al., 2015). Nyere livskvalitetsforskning problematiserte en sammenblanding av symptomer («health status») på den ene siden og subjektivt velvære «well-being» på ulike (helserelaterte) livsdomener på den andre, slik som en finner bl.a. i CHQ (Koot, 2001). CHQ omfatter således både symptombeskrivelser (f.eks. mental helse, problematferd, smerter) og subjektive evalueringer av disse (f.eks. rollebegrensninger som følge av følelsesmessige problemer, skole eller aktiviteter med sammen med venner, og selvbilde). Det teoretiske rasjonale bak CHQ gir derfor heller ingen klare hypoteser om instrumentets faktorstruktur (Helseth et al., 2006). I internasjonale studier er ikke faktorstrukturen til selvrapporten (CHQ-CF87) publisert. Drotar og kolleger utførte en konfirmatorisk faktoranalyse av foreldreversjonen CHQ-PF-50 og fant tilfredsstillende begrepsvaliditet for de latente begrepene «Psykososial faktor» og «Somatisk helsefaktor» både hos kronisk syke barn og i den generelle populasjonen. Men faktorstrukturen var forskjellig hos syke og friske barn (Drotar, Schwartz, Palermo, & Burant, 2006). I norske/skandinaviske studier finner man ingen publiserte konfirmerende faktoranalyser (CFA) og kun én eksplorerende faktoranalyse av selvrapporten (CHQ-CF87) (Helseth et al., 2006). Prinsipal komponentanalyse (PCA) for ti CHQ-subskalaer resulterte i tre eigenverdier > 1 som til sammen forklarte 65% av variansen. Denne trefaktorløsningen med en «Psykososial faktor» (hovedsakelig BE, MH, SE), en «Helseeffektfaktor» (hovedsakelig RB og RP) og en «Somatisk helsefaktor» (hovedsakelig PF) ble psykometrisk evaluert som den beste løsningen (Helseth et al., 2006). En slik faktorstruktur stemmer imidlertid ikke overens med tofaktorløsningen i CHQ-manualen der alle skalaer inngår enten i en «physical health» eller i en «psychosocial health» faktor. Begrepsvaliditeten for CHQ er derfor ikke entydig etablert, verken i internasjonale eller skandinaviske studier.
Når det gjelder kriterievaliditet, har CHQ-CF87 blitt brukt som gullstandard i en konvergerende validitetsanalyse for DISABKIDS Chronic Generic Module (DCGM-37), et instrument utviklet for å måle generell helserelatert livskvalitet og stressnivå utløst av kroniske lidelser (Froisland et al., 2012). Ulike korrelasjoner mellom dette instrumentet og seks av subskalaene til CHQ-CF87 lå mellom 0,49 og 0,67. CHQ somatiske sumskår (PhS) korrelerte tilfredsstillende med ulike mål på sykdomsaktivitet hos barn med revmatisk sykdom (Selvaag et al., 2003). Norrby et al. (2006) undersøkte kovergerende validitet mellom CHQ og tre andre instrumenter (Child Health Assessment Questionnaire (CHAQ), Pediatric Asthma Quality of Life Questionnaire (PAQLQ) og The Well being Questionnaire) for barn med henholdsvis kort vekst, diabetes og revmatiske lidelser. Korrelasjoner for kort vekst (The Well being Questionnaire) var mellom 0,39 og 0,64, men bare 24 av 63 korrelasjoner var signifikante. For diabetes (The Well being Questionnaire) var 26 av 63 korrelasjoner signifikante (r=0,40-0,72), og for astma (PAQLQ) var 17 av 27 korrelasjoner var signifikante (r=0,30-0,64). Når det gjelder revmatiske lidelser (CHAQ) fant en høye korrelasjoner (r fra 0,57 til 0,87) spesielt for subskalaene PF og RP. Forfatterne undersøkte også korrelasjonen mellom «sykdomsvarighet/tid siden diagnosesetting» for revmatiske lidelser, astma og diabetes og CHQ men fant ingen signifikante sammenhenger bortsett fra en korrelasjon på r=0,45, p<0.01 mellom «General behaviour» og diabetes (The Well being Questionnaire).
Med hensyn til diskriminerende egenskaper fant Selvaag og kolleger (2001) at CHQ-PF50 diskriminerte mellom en gruppe friske barn og barn med revmatiske lidelser, samt mellom ulike former for revmatiske lidelser. Noen av de kliniske subgruppene var imidlertid svært små (N=5, N=9). Både Nielsen og kolleger (2001) og Andersson Gare og kolleger (2001) fant gode kliniske diskrimineringsevner for barn med ulike revmatiske lidelser og friske barn. Jacobsen og kolleger (2010), samt alle andre kasus-kontrollstudier som er nevnt i Tabell 1, viser også at CHQ kan diskriminere mellom syke og friske barn.
Reliabilitet
Indre konsistens målt ved Cronbachs alfa er med få unntak høy i alle subskalaer, både for selv- og foreldrerapport, også i relativ små kliniske utvalg; for mer detaljert informasjon, se vedlegg 4 og 5. Vedrørende stabilitet undersøkte Selvaag og kolleger (2001) test-retest reliabilitet av den norske versjonen, der ti barn ble retestet etter 8-24 dager. Intra-klassekorrelasjonskoeffisienten (ICC) viste moderate til tilfredsstillende verdier med en median på 0,7. Nielsen og kolleger (2001) fant for den danske versjonen av CHQ en god test-retest korrelasjon (0,9) etter sju dager for ti barn med juvenil revmatisk artritt, med unntak av «Global behavior»-skalaen som viste et dårlig resultat (0,12). Den svenske versjonen viste en utmerket test-retest korrelasjon (median for ICC= 0,9; range 0,5-1,0) (Andersson Gare et al., 2001). I tillegg til stabilitet må instrumentet også være sensitiv for endring slik at det er i stand til å registrere reelle endringer av livskvalitet over tid. Selvaag og kolleger (2003) viste meningsfylt endring av CHQ-skårene hos ulike grupper kronisk syke revmatiske pasienter i barnealderen målt i relasjon til kliniske parametre som sykdomsaktivitet og behandling i en ti måneders oppfølging (Selvaag et al., 2003) og over en 3-årsperiode med repeterte målinger (Selvaag et al., 2005). Vederhus og kolleger (2015) fant en økning av livskvalitet målt ved foreldreversjonen av CHQ hos ekstremt premature barn i 10- og 18-årsalderen. Hos barn med diabetes type 1 fant en klinisk relatert meningsfylt endring av CHQ-CF87 skårer (selvrapport) i kontrollerte behandlingsstudier (Graue et al., 2005; Juliusson et al., 2006). For at et instrument skal være sensitivt for endring, kreves det at såkalte gulv- og takeffekter ikke er for uttalte. I den generelle befolkningen fant Helseth og kolleger (2006) svært høye takeffekter for subskalaene PF, RE, RB og RP på CHQ-CF87 (selvrapport). Disse lå mellom 51 % og 79 %. I en klinisk populasjon av kronisk syke barn med revmatisk lidelse fant Selvaag og kolleger (2003) også høye takeffekter for RP (52 %), REB (56 %) og «parental impact time» (46 %). Høye takeffekter er problematiske, siden «beste skåre» allerede er oppnådd på skalaen ved f.eks. baseline og kan derfor per definisjon ikke bli høyere ved påfølgende repeterende målinger. En har ikke funnet bekymringsfulle gulveffekter av CHQ.
Diskusjon og konklusjon
Litteratursøket identifiserte et middels stort dokumentasjonsgrunnlag for de psykometriske egenskapene ved CHQ-CF87 og CHQ-PF50 i norske og svenske/danske studier, og alt i alt ble 14 studier fra Norge og seks studier fra Sverige/Danmark inkludert. Ingen dokumentasjon for de andre versjonene av CHQ ble identifisert. Den norske oversettelsen er gjennomført etter internasjonale retningslinjer, kulturtilpasset og godkjent av originalforfatteren.
Datagrunnlaget for CHQ i kliniske studier av pediatriske kroniske somatiske tilstander omfattet tilstander som astma, revmatiske sykdommer, diabetes type 1, kortvokste barn, barn født prematurt/med lav fødselsvekt, med kjønns- og aldersfordeling basert på lokalt avgrensede populasjoner. Derimot ble ingen studier av barn med psykiske lidelser/problemer identifisert. Studiene hadde varierende og ofte små (N<100) utvalgsstørrelser og varierende svarprosenter. Noen av de kliniske studiene hadde et kasus-kontrolldesign, og én dansk studie av skolebarn fra 9 til 20 år hadde en utvalgsstørrelse på N>200, men var ikke representativt nok som normmateriale. Det finnes derfor ikke noe robust normmateriale for CHQ som kan gjelde for en nasjonal norsk eller skandinavisk generell populasjon. Dette representerer en betydelig begrensning i anvendbarheten av CHQ i norsk sammenheng.
En videre klar mangel ved CHQ er at begrepsvaliditeten ikke er entydig etablert, verken i internasjonale eller skandinaviske studier. Det er uklart om CHQ er et mål på helsestatus eller livskvalitet, eller en blanding av begge deler. Den teoretisk postulerte tofaktorstrukturen av de ti subskalaene for selv- og foreldrerapport er ikke entydig reprodusert gjennom konfirmatorisk faktoranalyse (CFA). De to sumskårene «Psykososial helse» og «Somatisk helse» (som altså ikke er verifiserte ved hjelp av CFA), er dessuten basert på t-skårer generert på grunnlag av amerikanske normer, og er dermed lite nyttige i en skandinavisk sammenheng. Kriterievaliditeten er undersøkt i flere studier og ga varierende resultater avhengig av hvilke subskalaer som er undersøkt. Så lenge det eksisterer så store uklarheter omkring den teoretiske begrepsvaliditeten er det imidlertid vanskelig å bedømme konvergent validitet. Hvilke andre instrumenter som er valgt som gullstandard for korrelasjoner med CHQ er i høyeste grad avhengig av begrepsvaliditeten. Med hensyn til diskriminerende klinisk validitet har CHQ vist tilfredsstillende evner til å skille mellom syke og friske barn og også mellom subgrupper av ulike pediatriske tilstander.
Reliabiliteten av CHQ i norske/skandinaviske studier er svært bra, med høy intern konsistens, god test-retest reliabilitet og rimelig bra endringssensitivitet til tross for høye takeffekter på noen av subskalaene.
En videre og alvorlig mangel er at selvrapporten (CHQ-CF87) er begrenset til ti år gamle og eldre barn. Den er dessuten svært omfattende med 87 spørsmål. I følge WHO er livskvalitet et subjektivt mål (WHO, 1994, 1995) og dermed er selvrapport per definisjon gullstandarden. I lys av at det i de senere årene har blitt utviklet kortere, valide og reliable livskvalitetsinstrumenter for barn helt ned til 7-årsalderen viser CHQ-CF87 klare begrensninger i klinisk anvendbarhet.
Når det gjelder behov for fremtidig forskning bør CHQ anvendes i store representative befolkningsundersøkelser i Skandinavia for å generere et pålitelig normgrunnlag. Videre bør den også administreres på barn og unge med psykiske lidelser/problemer. Testens begrepsvaliditet og faktorstruktur bør avklares, og kortere versjoner av selvrapport for yngre aldersgrupper enn ti år bør utvikles.
Referanser
Andersson Gare, B., Ruperto, N., Berg, S., Hagelberg, S., Jonsson, N. O., Magnusson, B., . . . Landgraf, J. M. (2001). The Swedish version of the Childhood Health Assessment Questionnaire (CHAQ) and the Child Health Questionnaire (CHQ). Clinical and Experimental Rheumatology, 19(4 Suppl 23), S146-150.
Båtsvik, B. (2006). Helserelatert livskvalitet i ungdomsalder hos tidligere ekstremt premature barn: en kartleggingsstudie av ungdoms selvrapportering og foreldrerapportering ved bruk av instrumentet Child Health Questionnaire. Bergen: [B. Båtsvik].
Båtsvik, B., Vederhus, B. J., Halvorsen, T., Wentzel-Larsen, T., Graue, M., & Markestad, T. (2015). Health-related quality of life may deteriorate from adolescence to young adulthood after extremely preterm birth. Acta Paediatrica, n/a-n/a. doi: 10.1111/apa.13069
Drotar, D., Schwartz, L., Palermo, T. M., & Burant, C. (2006). Factor Structure of the Child Health Questionnaire-Parent Form in Pediatric Populations. Journal of Pediatric Psychology, 31(2), 127-138. doi: 10.1093/jpepsy/jsi078
European Federation of Pscyhologists’ Association (EFPA). (2013). EFPA Review model for the description and evaluation of psychological tests: Test review form and notes for reviewers, v 4.2.6: EFPA.
Forinder, U., Lof, C., & Winiarski, J. (2006). Quality of life following allogeneic stem cell transplantation, comparing parents' and children's perspective. Pediatric Transplantation, 10(4), 491-496. doi: http://dx.doi.org/10.1111/j.1399-3046.2006.00507.x
Froisland, D. H., Markestad, T., Wentzel-Larsen, T., Skrivarhaug, T., Dahl-Jorgensen, K., & Graue, M. (2012). Reliability and validity of the Norwegian child and parent versions of the DISABKIDS Chronic Generic Module (DCGM-37) and Diabetes-Specific Module (DSM-10). Health & Quality of Life Outcomes, 10, 19. doi: http://dx.doi.org/10.1186/1477-7525-10-19
Graue, M., Wentzel-Larsen, T., Hanestad, B. R., Batsvik, B., & Sovik, O. (2003). Measuring self-reported, health-related, quality of life in adolescents with type 1 diabetes using both generic and disease-specific instruments. Acta Paediatrica, International Journal of Paediatrics, 92(10), 1190-1196. doi: http://dx.doi.org/10.1080/08035250310005657
Graue, M., Wentzel-Larsen, T., Hanestad, B. R., & Sovik, O. (2005). Evaluation of a programme of group visits and computer-assisted consultations in the treatment of adolescents with Type 1 diabetes. Diabetic Medicine, 22(11), 1522-1529. doi: http://dx.doi.org/10.1111/j.1464-5491.2005.01689.x
HealthActCHQ. (2015). HealthActCHQ | CHQ: Child Health Questionnaire™. from https://www.healthactchq.com/chq.php
Helseth, S., Lund, T., & Christophersen, K. A. (2006). Health-related quality of life in a Norwegian sample of healthy adolescents: Some psychometric properties of CHQ-CF87-N in relation to KINDL-N. Journal of Adolescent Health, 38(4), 416-425. doi: http://dx.doi.org/10.1016/j.jadohealth.2004.11.136
Indredavik, M. S., Vik, T., Heyerdahl, S., Romundstad, P., & Brubakk, A. M. (2005). Low-birthweight adolescents: quality of life and parent-child relations. Acta Paediatrica, 94(9), 1295-1302.
Jacobsen, E. B., Thastum, M., Jeppesen, J. H., & Pilegaard, H. K. (2010). Health-related quality of life in children and adolescents undergoing surgery for pectus excavatum. European Journal of Pediatric Surgery, 20(2), 85-91. doi: http://dx.doi.org/10.1055/s-0029-1243621
Juliusson, P. B., Graue, M., Wentzel-Larsen, T., & Sovik, O. (2006). The impact of continuous subcutaneous insulin infusion on health-related quality of life in children and adolescents with type 1 diabetes. Acta Paediatrica, International Journal of Paediatrics, 95(11), 1481-1487. doi: http://dx.doi.org/10.1080/08035250600774114
Koot, H. M. (2001). The study of quality of life: Concepts and methods. In H. M. Koot & J. L. Wallander (Eds.), Quality of life in child and adolescent Illness (pp. 3-20). New York: Brunner-Routledge.
Landgraf, J. M., Abetz, L., & Ware, J. E. (1996). Child Health Questionnaire (CHQ): A user's manual.
Nielsen, S., Ruperto, N., Herlin, T., & Pedersen, F. K. (2001). The Danish version of the Childhood Health Assessment Questionnaire (CHAQ) and the Child Health Questionnaire (CHQ). Clinical and Experimental Rheumatology, 19(4 Suppl 23), S50-54.
Norrby, U., Nordholm, L., Andersson-Gare, B., & Fasth, A. (2006). Health-related quality of life in children diagnosed with asthma, diabetes, juvenile chronic arthritis or short stature. Acta Paediatrica, International Journal of Paediatrics, 95(4), 450-456. doi: http://dx.doi.org/10.1080/08035250500437499
Norrby, U., Nordholm, L., & Fasth, A. (2003). Reliability and validity of the Swedish version of Child Health Questionnaire. Scandinavian Journal of Rheumatology, 32(2), 101-107. doi: http://dx.doi.org/10.1080/03009740310000111
Odberg, M. D., & Elgen, I. B. (2011). Low birth weight young adults: Quality of life, academic achievements and social functioning. Acta Paediatrica, International Journal of Paediatrics, 100(2), 284-288. doi: http://dx.doi.org/10.1111/j.1651-2227.2010.02096.x
Ruperto, N., Ravelli, A., Pistorio, A., Malattia, C., Cavuto, S., Gado-West, L., . . . Martini, A. (2001). Cross-cultural adaptation and psychometric evaluation of the Childhood Health Assessment Questionnaire (CHAQ) and the Child Health Questionnaire (CHQ) in 32 countries. Review of the general methodology. Clinical and Experimental Rheumatology, 19(4 Suppl 23), S1-9.
Selvaag, A. M., Flato, B., Lien, G., Sorskaar, D., Vinje, O., & Forre, O. (2003). Measuring health status in early juvenile idiopathic arthritis: Determinants and responsiveness of the child health questionnaire. Journal of Rheumatology, 30(7), 1602-1610.
Selvaag, A. M., Lien, G., Sorskaar, D., Vinje, O., Forre, O., & Flato, B. (2005). Early disease course and predictors of disability in juvenile rheumatoid arthritis and juvenile spondyloarthropathy: A 3 year prospective study. Journal of Rheumatology, 32(6), 1122-1130.
Selvaag, A. M., Ruperto, N., Asplin, L., Rygg, M., Landgraf, J. M., Forre, O., & Flato, B. (2001). The Norwegian version of the Childhood Health Assessment Questionnaire (CHAQ) and the Child Health Questionnaire (CHQ). Clinical and Experimental Rheumatology, 19(4 Suppl 23), S116-120.
Vederhus, B. J. (2015). Health-Related Quality of Life: emotional and behavioural difficulties and perception of pain after extreme preterm birth- a population-based longitudinal study. (PhD), Universitetet i Bergen, Bergen.
Vederhus, B. J., Eide, G. E., Natvig, G. K., Markestad, T., Graue, M., & Halvorsen, T. (2015). Health-related quality of life and emotional and behavioral difficulties after extreme preterm birth: developmental trajectories. PeerJ, 3, e738. doi: 10.7717/peerj.738
Vederhus, B. J., Markestad, T., Eide, G. E., Graue, M., & Halvorsen, T. (2010). Health related quality of life after extremely preterm birth: a matched controlled cohort study. Health & Quality of Life Outcomes, 8, 53. doi: http://dx.doi.org/10.1186/1477-7525-8-53
WHO. (1994). Quality of Life assessment: An annotated bibliography. Geneva: WHO.
WHO. (1995). The World Health Organization Quality of Life assessment (WHOQOL): position paper from the World Health Organization. Social Science and Medicine, 41(10), 1403-1409.


